يُعد زرع خلايا جزيرة البنكرياس إجراءً تجريبيًا لعلاج مرض السكري من النوع الأول. الهدف من هذا الإجراء هو تمكين الأشخاص المصابين بمرض المناعة الذاتية هذا من التوقف عن تناول الأنسولين - وهو هرمون حيوي ينتجه البنكرياس الذي يتحكم في مستويات الجلوكوز (السكر) في الدم. لا يستطيع الأشخاص المصابون بداء السكري من النوع الأول إنتاج الأنسولين بمفردهم ، مما يعرضهم لخطر الإصابة بمضاعفات خطيرة ومميتة تتراوح من تلف الأعصاب (الاعتلال العصبي) أو العين (اعتلال الشبكية) إلى أمراض القلب.
ستوكسي المتحدة
نظرًا لأن زرع الخلايا الجزيرية - الذي يُسمى أحيانًا بزرع الخلايا أو زرع خلايا بيتا - لا يزال قيد الدراسة ، فإنه يتم إجراؤه في الولايات المتحدة فقط في التجارب السريرية التي أقرتها إدارة الغذاء والدواء الأمريكية (FDA). وفقًا لـ Collaborative Islet Transplantation Registry ، تلقى 1089 شخصًا في جميع أنحاء العالم عمليات زرع الجزر لعلاج مرض السكري من النوع الأول.
زرع الجزر هو علاج متطور ولم يحقق نجاحًا بعد في العلاج الموثوق به لمرضى السكري من النوع الأول. يجب تنفيذ هذا الإجراء فقط في سياق دراسة بحثية مضبوطة.
أسباب زرع الخلايا الجزيرية
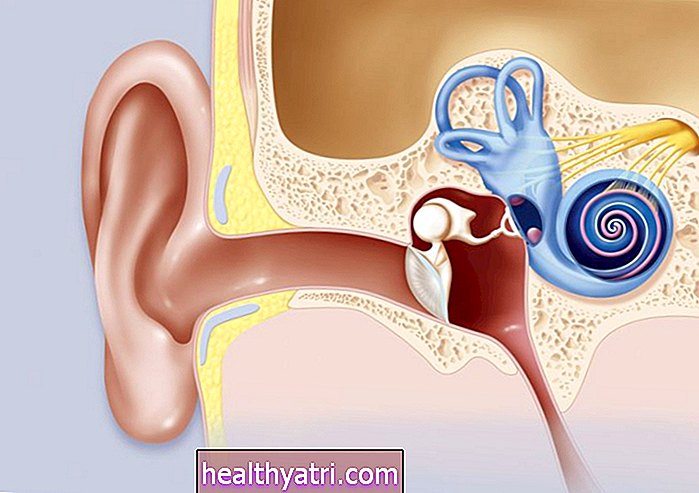
جزر البنكرياس ، وتسمى أيضًا جزر لانجرهانز ، هي واحدة من عدة أنواع من مجموعات الخلايا في البنكرياس - العضو الذي يساعد الجسم على الانهيار واستخدام الطعام. خلايا بيتا الموجودة داخل الجزر هي المسؤولة عن إنتاج الأنسولين.
الأنسولين أمر حيوي للحياة. بدونه ، يتراكم الجلوكوز بسرعة في الدم إلى مستويات قد تكون قاتلة بينما تحرم الخلايا في الجسم من الطاقة التي تحتاجها لتعمل بشكل صحيح.
في مرض السكري من النوع 1 ، يقوم الجهاز المناعي بتدمير خلايا بيتا. من غير المعروف سبب حدوث ذلك ، ولكن بدون عمل خلايا بيتا ، لا يستطيع الجسم إنتاج الأنسولين الخاص به. لذلك بالنسبة للأشخاص الذين يعانون من هذه الحالة ، فإن الحقن اليومي من الأنسولين الإضافي أو استخدام مضخة الأنسولين هو حجر الزاوية في العلاج.
يمكن أن يمثل إعطاء حقنة لنفسك أو الاضطرار إلى صيانة جهاز طبي تحديًا ، ولهذا السبب قد يكون زرع الخلايا الجزيرية بديلاً جذابًا لبعض الأشخاص.
يفكر الأطباء في إجراء زراعة الجزر إذا كانت الفوائد المحتملة ، مثل القدرة على الوصول بشكل أفضل إلى أهداف جلوكوز الدم دون مشاكل ، تفوق المخاطر ، بما في ذلك الآثار الجانبية المحتملة لمثبطات المناعة. يجب على المستلمين تناول الأدوية المثبطة للمناعة لمنع الجهاز المناعي من مهاجمة وتدمير الجزر المزروعة.
قد يكون الأشخاص المصابون بداء السكري من النوع 1 الذين يخططون لإجراء عملية زرع كلى أو خضعوا لها لعلاج الفشل الكلوي مرشحين أيضًا لعملية زرع الجزر ، والتي يمكن إجراؤها في نفس الوقت أو بعد عملية زرع الكلى.
لا يُشار إلى زرع الخلايا الجزيرية للأشخاص المصابين بداء السكري من النوع 2 لأنهم يحتاجون إلى خلايا جزيرة صغيرة لتحقيق استقلالية الأنسولين أكثر مما هو ممكن حاليًا لعزله من البنكرياس.
يتم استخدام نوع مختلف من زرع الجزيرات ، وهو زرع الجزر الذاتية ، للأشخاص الذين يجب استئصال البنكرياس بالكامل لعلاج التهاب البنكرياس الحاد والمزمن. في هذا الإجراء ، تتم إزالة خلايا جزيرة المريض نفسها من البنكرياس ودمجها في الكبد. الأشخاص المصابون بداء السكري من النوع 1 ليسوا مرشحين لهذا الإجراء.
عملية اختيار المتلقي المتبرع
بشكل عام ، يشمل المرشحون لزرع الخلايا الجزيرية الأشخاص المصابين بداء السكري من النوع 1 والذين:
- تتراوح أعمارهم بين 18 و 65 سنة
- لديك مستويات جلوكوز الدم التي يصعب التحكم فيها
- تعاني من مرض السكري من النوع 1 الذي لا يتم التحكم فيه بشكل جيد ، بما في ذلك نوبات نقص السكر في الدم الشديد وعدم الوعي بنقص السكر في الدم
- قد تتطلب عملية زرع كلية أو حصلت عليها بالفعل
- لستِ حاملًا حاليًا ، في خضم محاولة الحمل ، أو الرضاعة ، بسبب مخاطر الأدوية المثبطة للمناعة على الطفل (في الرحم أو عن طريق حليب الثدي) ؛ يجب أن توافق النساء في سن الإنجاب على استخدام وسائل منع الحمل
نظرًا لأن عمليات زرع الخلايا الجزيرية يتم إجراؤها حاليًا فقط في التجارب السريرية ، فقد تختلف معايير المتلقي. الأشياء الأخرى التي يمكن أخذها في الاعتبار هي مؤشر كتلة الجسم (BMI) ، مع مؤشر كتلة الجسم المطلوب من 28 أو أقل ؛ حالة وظائف الكبد والكلى. وما إذا كانت هناك عدوى أو سرطان أو التهاب الكبد أو فيروس نقص المناعة البشرية.
عندما يقوم شخص ما بالتسجيل في تجربة سريرية ، فسيتم فحصه أولاً لمعرفة ما إذا كان يستوفي معايير الإدراج. إذا كانوا مؤهلين ، فسيتم وضعهم على قائمة الانتظار حتى يتم الحصول على البنكرياس المناسب.
أنواع المتبرعين
يتم استخراج الخلايا الجزيرية من بنكرياس الشخص المتوفى الذي اختار التبرع بأعضائه. لسوء الحظ ، فإن العائق الرئيسي أمام الاستخدام الواسع النطاق لزراعة خلايا جزيرة البنكرياس هو نقص خلايا الجزر من المتبرعين.
أفاد المعهد الوطني للسكري وأمراض الجهاز الهضمي والكلى أنه تم شفاء 1315 بنكريا من المتبرعين المتوفين في عام 2017. العديد منها غير مناسب لعزل الجزر ، ولم يتبق سوى عدد صغير متاح للاستخدام كل عام. قد تتلف أيضًا بعض الجزر المتبرعة أو تتلف أثناء عملية الزرع.
علاوة على ذلك ، ليس من غير المألوف أن يحتاج المريض إلى أكثر من عملية زرع واحدة بمرور الوقت ، مما يعني أن شخصًا واحدًا قد يحتاج في النهاية إلى جزر من أكثر من بنكرياس واحد.
لتعويض هذا النقص ، يدرس الباحثون طرقًا لزرع الجزر الصغيرة من مصادر أخرى ، مثل الخنازير ، والعمل على إنشاء جزر جديدة من الخلايا الجذعية البشرية.
قبل الجراحة
قبل تلقي عملية زرع الجزر ، من الضروري الخضوع لتقييم قياسي قبل الجراحة ، بما في ذلك اختبارات الدم ، واختبارات القلب والرئتين ، واختبار تحمل الجلوكوز الفموي.
عملية جراحية
عملية زرع الجزر نفسها هي إجراء بسيط نسبيًا وغير جراحي للمرضى الخارجيين. نظرًا لأن هذا الإجراء يتم على أساس البحث السريري ، فغالبًا ما يضطر المرضى إلى البقاء في المستشفى للمراقبة ،
يتم تنقية ومعالجة خلايا بيتا من بنكرياس المتبرع المتوفى ، ثم يتم نقلها إلى المريض عن طريق التسريب.خلال عملية زرع واحدة ، يتلقى المرضى عادةً دفعتين يحتويان على ما متوسطه 400000 إلى 500000 جزيرة لكل منهما. تستغرق العملية حوالي ساعة لكل حقنة.
عادة ما يتم إجراء ذلك من قبل أخصائي الأشعة التداخلية (طبيب متخصص في التصوير الطبي). باستخدام الأشعة السينية والتصوير بالموجات فوق الصوتية للإرشاد ، سيقومون بإدخال قسطرة (أنبوب بلاستيكي رفيع) من خلال شق صغير في الجزء العلوي من المعدة إلى الوريد البابي - وهو الوريد الرئيسي الذي يمد الكبد بالدم.
بمجرد وضع القسطرة في موضعها ، يتم دفع خلايا الجزيرة المحضرة ببطء من خلالها. يمكن إجراء زرع الأعضاء باستخدام التخدير الموضعي والمسكنات. نادرًا ما يكون التخدير العام ضروريًا ، وهو أكثر خطورة.
المضاعفات
يمكن أن تزيد عملية الزرع من خطر النزيف والجلطات الدموية. يمكن أن يكون لها أيضًا مضاعفات تتطلب جراحة مفتوحة (نزيف داخل الصفاق يتطلب نقل الدم أو شق البطن).
هناك أيضًا احتمال أن الخلايا المزروعة قد لا تعمل بشكل جيد أو لا تعمل على الإطلاق. بالإضافة إلى ذلك ، قد لا تعمل جميع الخلايا على الفور وقد تستغرق وقتًا لبدء العمل بشكل صحيح. لذلك ، قد يحتاج المتلقون إلى تناول الأنسولين حتى تبدأ الخلايا في العمل بشكل صحيح.
من الممكن أيضًا أن تتطور الأجسام المضادة الخاصة بالجهات المانحة. في هذه الحالة ، يبدأ جسم المتلقي بمهاجمة خلايا المتبرع.
نتيجة أخرى محتملة لزرع الجزر هي تطوير أجسام مضادة متعددة خاصة بالمتبرعين. نظرًا لأنه يتم الحصول على الجزر من متبرعين متعددين ، فإن متلقي زرع الجزر يتعرضون للعديد من حالات عدم تطابق مستضد كريات الدم البيضاء البشرية. تؤدي حالات عدم التطابق المتعددة إلى تكوين أجسام مضادة متعددة ، والتي قد تمنع المريض من الخضوع لعملية زرع في المستقبل (جزيرة ، كلية ، بنكرياس) بسبب انخفاض احتمالية العثور على طعم متوافق.
نادراً ما تحدث الأحداث الضائرة المتعلقة بتثبيط المناعة (قلة العدلات ، ارتفاع اختبارات وظائف الكبد ، أو الفشل الكلوي).
بعد الجراحه
بعد الجراحة ، تتشكل أوعية دموية جديدة وتربط الجزر بالأوعية الدموية للمتلقي وتبدأ في صنع الأنسولين وإفرازه ، مع فائدتين رئيسيتين:
- تطبيع مستويات الجلوكوز دون الاعتماد على حقن الأنسولين ، أو على الأقل تقليل كمية الأنسولين المطلوبة
- عكس عدم الوعي بنقص السكر في الدم - فقدان القدرة على الشعور بأعراض الانخفاض الخطير في نسبة السكر في الدم (عادةً 70 مجم / ديسيلتر أو أقل) ، مثل التعرق أو الاهتزاز أو زيادة ضربات القلب أو القلق أو الجوع ، وعلاجه وفقًا لذلك
منع الرفض
من أجل تلقي جزر البنكرياس من شخص آخر ، سيحتاج المتلقي إلى تناول الأدوية المثبطة للمناعة لمنع رفض الخلايا.
بعض هذه الأدوية ، مثل الكورتيكوستيرويدات ، يمكن أن يعقد مرض السكري عن طريق زيادة مقاومة الأنسولين بمرور الوقت والتسبب في ارتفاع نسبة السكر في الدم. قد تقلل أنواع أخرى من مثبطات المناعة من قدرة خلايا بيتا على إفراز الأنسولين. بالإضافة إلى ذلك ، تثبط مثبطات المناعة قدرة الجهاز المناعي على محاربة العدوى وقد تسبب ارتفاع إنزيم الكبد والفشل الكلوي المحتمل.
في الوقت نفسه ، هناك أيضًا خطر ، على الرغم من تثبيطها بالأدوية ، فإن استجابة المناعة الذاتية التي دمرت في البداية الخلايا الأصلية للشخص وتسببت في الإصابة بداء السكري من النوع الأول في المقام الأول قد يتم تشغيلها مرة أخرى ، وهذه المرة تهاجم وتدمر المزروع حديثًا خلايا المتبرع.
المراجع
وجدت تجربة إكلينيكية للمرحلة الثالثة أجراها اتحاد زراعة الجزر الإكلينيكي التابع للمعاهد الوطنية للصحة أنه بعد مرور عام على زرع خلايا الجزيرة ، كان لدى تسعة من كل 10 متلقين مستوى A1C (قياس متوسط مستويات الجلوكوز في الدم على مدى شهرين أو ثلاثة أشهر) أقل من 7 ٪ ، لم يكن لديهم نوبات من نقص السكر في الدم الشديد ، ولم يحتاجوا إلى تناول الأنسولين. بعد عامين من الزرع ، كان مستوى A1C لدى سبعة من كل 10 متلقين أقل من 7 ٪ ولم يكن لديهم نوبات نقص سكر الدم الشديد ، وحوالي أربعة من أصل 10 لا يحتاجون إلى الأنسولين.
حصل متلقو الزراعة أيضًا على تحسينات في نوعية الحياة والصحة العامة - بما في ذلك أولئك الذين لا يزالون بحاجة إلى تناول الأنسولين.
كلمة من Verywell
تركز الأبحاث حول زرع الخلايا الجزيرية حاليًا على القدرة على جمع ما يكفي من خلايا الجزر باستخدام خلايا من مصادر أخرى ، بما في ذلك أنسجة الجنين والحيوانات. يحاول العلماء أيضًا زراعة خلايا الجزر البشرية في المختبر. وعلى الرغم من التقدم الذي تم إحرازه في تطوير عقاقير جديدة وأفضل مضادة لرفض العضو المزروع ، إلا أن هناك المزيد من العمل الذي يتعين القيام به في هذا المجال.
من الواضح أنه سيمر بعض الوقت قبل أن تصبح زراعة الخلايا الجزيرية علاجًا روتينيًا لمرض السكري من النوع الأول. لكن المفهوم مثير للاهتمام ويستحق معرفة ما إذا كنت أنت أو أحد أفراد أسرتك مصابًا بهذا النوع من المرض. يمكن العثور على معلومات حول الانضمام إلى تجربة سريرية حول زرع الجزر في ClinicalTrials.gov.




.jpg)