مرض الرئة السوداء ، والمعروف أيضًا باسم الالتهاب الرئوي لدى عمال الفحم (CWP) هو حالة مهنية - على الرغم من انخفاضها مرة واحدة - إلا أنها تتزايد الآن من حيث حدوثها وشدتها في الولايات المتحدة. وغالبًا ما تحدث في عمال مناجم الفحم ، كانت أكبر زيادة شوهد في وسط أبالاتشي ، على الرغم من أن المرض يتزايد في مناطق أخرى أيضًا. ينتج المرض عن استنشاق جزيئات الغبار الدقيقة التي تسبب التندب ، ويتبع ذلك ظهور نسيج ندبي (تليف). يمكن تقسيمها إلى فئتين ، بسيطة أو معقدة (التليف الرئوي الهائل التدريجي). نظرًا لأن الحالة لا رجعة فيها ، فإن العلاج يركز على إدارة الأعراض ومنع المزيد من تلف الرئة. عندما تكون شديدة ، يمكن النظر في زرع الرئة. الوقاية هي المفتاح ، ويجب مراقبة أولئك الذين يتعرضون لها بانتظام.
مكتبة صور العلوم / Getty Images
الأساسيات
حصل مرض الرئة السوداء على اسمه من ظهور الرئتين لدى عمال المناجم الذين استنشقوا جزيئات غبار الفحم الأسود. المصطلح الطبي لمرض الرئة السوداء هو التهاب الرئة لدى عمال الفحم (CWP) وهو في الواقع مجموعة من الأمراض.
التعاريف والأنواع
ينتج مرض الرئة السوداء عن استنشاق جزيئات الغبار أثناء تعدين الفحم. يبدأ بحالة خفيفة تعرف باسم الجمرة الخبيثة التي لا تظهر عليها أعراض (بدون أعراض). يمكن العثور على أدلة على الجمرة الخبيثة المتعلقة بتلوث الهواء في العديد من الأشخاص الذين يعيشون في المناطق الحضرية ، وليس فقط عمال مناجم الفحم.
يمكن تقسيم مرض الرئة السوداء أو مرض الرئة بالغبار منجم الفحم (CMDLD) إلى فئتين:
- بسيط: مرض الرئة السوداء البسيط هو الأكثر شيوعًا ، مع تطور العقيدات الالتهابية في الرئة.
- معقد: المرض المعقد ، أو التليف الرئوي الهائل التدريجي ، يكون أكثر شدة. يمكن أن يؤدي إلى إعاقة شديدة والوفاة.
تاريخ
تم إجراء الاتصال بين الصبغة السوداء في الرئتين وعمال مناجم الفحم لأول مرة في عام 1831 بواسطة الدكتور كرافورد جريجوري. بعد التحليل الكيميائي للمادة ، كان أول من اعتبر مرض الرئة السوداء مرضًا مهنيًا مرتبطًا بغبار الفحم ونبه الأطباء لمراقبة المرض في عمال المناجم.
أعراض
في وقت مبكر ، لن يعاني العديد من الأشخاص من أعراض مرض الرئة السوداء. عندما تبدأ الأعراض ، فإن ضيق التنفس المصاحب للنشاط فقط (عدم تحمل التمرينات) يمكن بسهولة رفضه باعتباره ناتجًا عن التقدم في السن.
مع مرور الوقت ، قد يتفاقم ضيق التنفس ويشمل إحساسًا بضيق في الصدر. قد يحدث أيضًا سعال مستمر يمكن أن يكون جافًا أو رطبًا (منتج للمخاط).
يمكن أن تختلف الأعراض الخاصة التي يعاني منها الشخص بناءً على تركيبة الغبار في مكان عمله المحدد ، والحالات الطبية الأخرى ، والصحة العامة.
المضاعفات
أحد أخطر مضاعفات مرض الرئة السوداء الحاد هو قصور القلب الأيمن. بسبب التليف الشديد في الرئتين ، يزداد ضغط الدم في الشريان الرئوي (الأوعية الدموية التي تنقل الدم من الجانب الأيمن من القلب إلى الرئتين). يؤدي هذا الضغط المتزايد لاحقًا إلى تضخم الجانب الأيمن من القلب وفشل الجانب الأيمن للقلب (القلب الرئوي).
من المضاعفات غير الشائعة لمرض الرئة السوداء متلازمة كابلان. في هذه المتلازمة فوق خلفية الرئة السوداء ، تظهر العقيدات الالتهابية في الرئة أيضًا (العقيدات الروماتيزمية) ، ويصاب المرضى بالتهاب المفاصل كما يظهر في التهاب المفاصل الروماتويدي.
لاحظت دراسة قديمة أيضًا زيادة خطر الإصابة بسرطان الرئة (خاصة سرطان الخلايا الحرشفية في الرئتين) مع مرض الرئة السوداء البسيط. يبدو أن سرطان الرئة أكثر شيوعًا بين عمال مناجم الفحم (بعد التحكم في التدخين) حتى بدون الرئة السوداء مرض.
أمراض الرئة الأخرى التي يسببها التعرض لغبار الفحم
يرتبط التعرض لغبار الفحم أيضًا بأمراض الرئة الأخرى التي قد يكون لها أعراضها الخاصة. بالإضافة إلى التليف ، فإن عمال مناجم الفحم معرضون لخطر الإصابة بأمراض الرئة الانسدادي مثل انتفاخ الرئة والتهاب الشعب الهوائية المزمن ، ويقدر أن 15٪ على الأقل من عمال مناجم الفحم يعانون من التهاب الشعب الهوائية المزمن بسبب التعرض للغبار (التهاب الشعب الهوائية الصناعي).
سقوط
انخفض معدل الإصابة بمرض الرئة السوداء في الواقع إلى مستويات قياسية في التسعينيات بسبب قانون الفحم. منذ ذلك الوقت ، زاد انتشار مرض الرئة السوداء (الذي يجمع بين كل من البسيط والمعقد) بشكل كبير وفقًا لدراسة أجريت عام 2018 فيالجريدة الامريكية للصحة العامة.في الوقت الحالي ، يوجد مرض الرئة السوداء في أكثر من 10٪ من عمال المناجم الذين عملوا في المناجم أو بالقرب منها لمدة 25 عامًا أو أكثر. هذا الرقم أعلى في وسط أبالاتشي ، حيث يعاني 20.6 ٪ من عمال المناجم على المدى الطويل من مرض الرئة السوداء. (تشمل أبالاتشيا الوسطى كنتاكي وفيرجينيا ووست فرجينيا). (في هذه الدراسة ، تم تعريف مرض الرئة السوداء أو CWP على أنه وجود عتامة صغيرة أو وجود عتامة أكبر من 1 سم في التصوير.)
كما زاد انتشار مرض الرئة السوداء الحاد (المعقد) ، أو التليف الضخم التدريجي بشكل ملحوظ منذ منتصف إلى أواخر التسعينيات. كان متوسط الانتشار السنوي لمرض التليف الهائل التدريجي في منتصف التسعينيات إلى أواخره 0.37٪. ارتفع هذا إلى 3.23٪ (ارتفاع 8.6 ضعفًا) بين عامي 2008 و 2012. تم اشتقاق البيانات من برنامج مراقبة صحة عمال الفحم في كنتاكي وفرجينيا ووست فرجينيا.
مجموعة من حالات التليف الهائل التدريجيليستم اكتشافه من خلال برنامج المراقبة تم الإبلاغ عنه من قبل ممارسة أشعة واحدة في شرق كنتاكي. وجدت الممارسة الفردية 60 حالة من حالات التليف الهائل التدريجي في مناجم الفحم الحالية والسابقة بين يناير 2015 وأغسطس 2016.
ازدادت أيضًا نسبة الأشخاص المصابين بالتليف الهائل التدريجي والذين ادعوا فوائد الرئة السوداء الفيدرالية بشكل كبير منذ عام 1996 ، خاصة في ولاية فرجينيا.
لماذا تزداد نسبة الإصابة والخطورة؟
قد تكون الزيادة في مرض الرئة السوداء مرتبطة جزئيًا بالزيادة الأخيرة في تعدين الفحم ، لكن هذا لا يفسر تفاقم شدة المرض واكتشاف مرض الرئة السوداء الحاد حتى في عمال المناجم الصغار. هناك عدد من العوامل التي قد تساهم ، مثل تعدين طبقات الفحم الرقيقة (مع زيادة التعرض للسيليكا) ، وعمق التعدين ، وأكثر من ذلك.
تستمر المشكلة بعد انتهاء التعرض
من الأهمية بمكان أن الآثار الصحية السلبية تستمر حتى بعد أن لم يعد الشخص معرضًا لغبار منجم الفحم. قارنت دراسة أجريت عام 2015 انتشار مرض الرئة السوداء لدى عمال المناجم السابقين والنشطين. كان عمال المناجم السابقون أكثر انتشارًا لمرض الرئة السوداء من عمال المناجم الحاليين.
الأسباب وعوامل الخطر
يتعرض العديد من عمال مناجم الفحم لخطر الإصابة بأمراض الرئة السوداء ، حيث يشكل التعرض لبعض غبار الفحم مخاطر أكبر. على سبيل المثال ، تتمتع قواطع الأحجار بمعدلات تعرض عالية جدًا ، كما يفعل الأشخاص الذين يعملون في اتجاه الريح باستخدام معدات توليد الغبار.
الفيزيولوجيا المرضية
عندما يدخل غبار الفحم إلى الرئتين ، فإنه يستقر في الممرات الهوائية الصغيرة حيث لا يمكن إزالته أو تدهوره. وتبتلع الخلايا المناعية المسماة بالضامة (بالأساس "شاحنات قمامة الجهاز المناعي") "تأكل" الجسيمات ، حيث تبقى إلى أجل غير مسمى. يؤدي وجود هذه الجسيمات في البلاعم إلى ظهور الرئتين باللون الأسود ، ومن هنا جاء اسم مرض الرئة السوداء.
إن المواد التي تطلقها البلاعم (مثل السيتوكينات) هي التي تؤدي إلى الالتهاب. يؤدي الالتهاب بدوره إلى تكوين نسيج ندبي (تليف).
يختلف مرض الرئة السوداء عن بعض أمراض الرئة في أنه مرض يصيب الشعب الهوائية الصغيرة في المقام الأول. نظرًا لصغر حجم جزيئات الغبار ، فإنها "تهبط" في القصيبات البعيدة بالقرب من الأكياس حيث يتم تبادل الأكسجين وثاني أكسيد الكربون (الحويصلات الهوائية). (غالبًا ما يتم التقاط الجسيمات الأكبر حجمًا في الأهداب في الممرات الهوائية الكبيرة حيث يمكن تحريكها لأعلى في المجاري الهوائية والسعال أو البلع).
قد تلعب الاختلافات الجينية دورًا في تحديد الأشخاص الأكثر عرضة للخطر أيضًا. أظهرت دراسات الارتباط على مستوى الجينوم (الدراسات التي تبحث عن المتغيرات الشائعة في الجينوم بأكمله) في الصين ارتباطات قد تزيد من المخاطر بالإضافة إلى الارتباطات التي قد تكون وقائية.
من المثير للدهشة ، على عكس الحالات مثل التليف ، أن تدخين السجائر لا يزيد من فرصة الشخصطورمرض الرئة السوداء (على الرغم من أنه يمكن أن يؤدي إلى تفاقم وظائف الرئة وتفاقم الأعراض لدى الأشخاص المصابين بالمرض).
أين الناس أكثر عرضة للخطر؟
على الرغم من أن عمال مناجم الفحم في وسط الأبلاش يبدو أنهم أكثر عرضة للإصابة بأمراض الرئة السوداء ، إلا أن المرض يحدث في جميع مناطق التعدين في الولايات المتحدة في جميع أنحاء البلاد (ويعمل ما يقرب من 57 ٪ من عمال مناجم الفحم في مناطق خارج وسط أبالاتشي). ذكرت دراسة عام 2017 فيالمجلة الأمريكية للطب الصناعيوجد أن 2.1٪ من عمال المناجم يعانون من مرض الرئة السوداء. كان الانتشار الأعلى في الشرق (3.4٪) ، والأدنى في الداخل (0.8٪) ، مع انتشار بينهما في الغرب (1.7٪)
تشخبص
يبدأ تشخيص مرض الرئة السوداء بتاريخ دقيق لتقييم عوامل الخطر والفحص البدني.
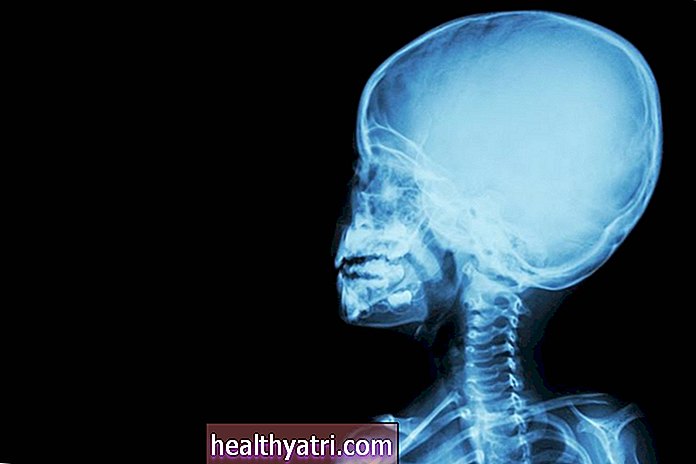
التصوير
غالبًا ما تكون الأشعة السينية للصدر هي الاختبار الأول ، ولكن عادةً ما تكون هناك حاجة إلى فحص بالأشعة المقطعية للعثور على تشوهات أصغر. قد تشمل النتائج "لطاخات الفحم" أو عقيدات صغيرة بقطر 2-5 ملليمتر (مم) منتشرة بشكل منتشر في الفصوص العلوية من الرئتين. (من الجدير بالذكر أن تصوير الصدر بالأشعة السينية لا يمكنه عادةً اكتشاف العقيدات التي يقل قطرها عن 10 مم).
يتم تشخيص التليف الهائل التدريجي إذا كانت هناك عقيدات رئوية يزيد قطرها عن 1 سم (حوالي 0.4 بوصة) ، أو 2 سم (0.8 بوصة) اعتمادًا على معايير المنظمات المختلفة.
قد تكون هناك حاجة لدراسات أخرى (مثل التصوير بالرنين المغناطيسي أو التصوير المقطعي بالإصدار البوزيتروني) في بعض الأحيان ، وذلك في المقام الأول لاستبعاد التشخيصات الأخرى.
إجراءات
تُجرى اختبارات وظائف الرئة بشكل شائع ، ولكن نظرًا لوجود مرض في المجاري الهوائية الصغيرة ، فقد لا تظهر تغيرات كبيرة حتى يتطور المرض إلى حد ما. قد تكون هناك حاجة إلى تنظير القصبات و / أو خزعة الرئة ، مرة أخرى لاستبعاد التشخيصات الأخرى.
تشخيص متباين
هناك عدد من الحالات التي يجب أخذها في الاعتبار عند التشخيص التفريقي لمرض الرئة السوداء. بعض هذه تشمل:
- السحار السيليسي: يحدث أيضًا في عمال المناجم ويمكن أن يظهر بشكل مشابه تمامًا للتليف الهائل التدريجي.
- الاسبست
- البريليوس
- التهاب الشعب الهوائية المزمن: يمكن أن يحدث التهاب الشعب الهوائية المزمن جنبًا إلى جنب مع مرض الرئة السوداء ، ولكن الأعراض قد تحاكي المرض أيضًا.
علاج
في الوقت الحالي ، لا يوجد علاج لمرض الرئة السوداء والهدف من العلاج هو منع تفاقم المرض والسيطرة على الأعراض.
قد تكون هناك حاجة إلى أدوية مثل أجهزة الاستنشاق ، خاصةً لأولئك الذين يعانون أيضًا من التهاب الشعب الهوائية المزمن. قد تكون هناك حاجة للأكسجين ، خاصة مع التليف الرئوي الهائل التدريجي. يمكن أن تكون إعادة التأهيل الرئوي مفيدة في توفير تقنيات التنفس ، وتعليم الناس كيفية التعامل مع أعراض مرض الرئة السوداء.
زرع الرئة هو الخيار الوحيد مع مرض الرئة السوداء في نهاية المرحلة ، كما أن معدل عمليات زرع الرئة التي يتم إجراؤها لمرض الرئة السوداء آخذ في الازدياد. كما يدعم المعدل المتزايد لعمليات زرع الرئة الانتشار المتزايد لمرض الرئة السوداء الحاد.
تعتبر تدابير منع التدهور أو المضاعفات أمرًا بالغ الأهمية في إدارة مرض الرئة السوداء. لا يشمل ذلك تقليل التعرض لغبار الفحم فحسب ، بل يشمل أيضًا التعرض لغبار المعادن الأخرى. من المهم بالطبع الإقلاع عن التدخين وتجنب التدخين السلبي. لقاح الالتهاب الرئوي ولقاحات الإنفلونزا مهمة لتقليل خطر الإصابة بالالتهاب الرئوي.
المراجع
يعتمد تشخيص مرض الرئة السوداء على مدى انتشار المرض (بسيط أو معقد) بالإضافة إلى حالات التعرض الأخرى. يمكن أن يتطور مرض الرئة السوداء البسيط ببطء على مدى فترة طويلة من الزمن ، في حين أن التليف الرئوي الضخم التدريجي يمكن أن يتطور بسرعة.
تتزايد سنوات العمر المحتمل المفقود (YPLL) ، وهو مقياس لحصيلة المرض ، ويرجع ذلك على الأرجح إلى زيادة شدة مرض الرئة السوداء في السنوات الأخيرة.
وقاية
تشمل الوقاية كلا من الوقاية الأولية ، بمعنى منع التعرض في المقام الأول ، والوقاية الثانوية ، أو منع المزيد من الضرر بمجرد وجود دليل على مرض الرئة السوداء.
تشمل الوقاية الأولية طرقًا أفضل للتحكم في الغبار ، وحدود التعرض ، واستخدام معدات الحماية (مثل أجهزة التنفس الصناعي) عند الحاجة. حدد قانون الصحة والسلامة في مناجم الفحم الفيدرالي لعام 1969 (المعدل في عام 1977) حدود الغبار وأنشأ برنامج المراقبة الصحية لعمال الفحم (NIOSH).
في عام 2014 ، خفضت القواعد الجديدة (تقليل تعرض عمال المناجم لغبار منجم الفحم القابل للتنفس) الحد الأقصى المسموح به من التعرض وإضافة الحماية إلى الإرشادات السابقة.
مراقبة
إن المراقبة ، أو محاولة تشخيص مرض الرئة السوداء في المرحلة المبكرة والبسيطة من المرض مهمة جدًا أيضًا. في الوقت الحالي ، لدى المعهد الوطني للسلامة والصحة المهنية إرشادات توصي عمال المناجم بإجراء دراسات تصويرية كل خمس سنوات للبحث عن دليل على مرض متعلق بغبار منجم الفحم. هذه مجرد إرشادات ، وقد يحتاج بعض الأشخاص إلى المراقبة بشكل متكرر. هذه الإرشادات موجودة أيضًا للأشخاص الذين لا يعانون من أعراض. سيحتاج أولئك الذين لديهم أعراض أو نتائج في دراسات التصوير التي تشير إلى مرض الرئة السوداء إلى مزيد من التقييم.
كلمة من Verywell
يتزايد انتشار مرض الرئة السوداء من حيث انتشاره وشدته ، وهو أمر محبط لأنه ، إلى حد ما ، مرض يمكن الوقاية منه. الجهود المبذولة لزيادة المراقبة أمر حيوي. لحسن الحظ ، هناك دراسات جارية تحاول تحديد سبب زيادة التليف الهائل التدريجي بحيث يمكن اتخاذ تدابير لتقليل المخاطر.

















.jpg)
